Fecundación In vitro
Fecundación in vitro
¿Te has preguntado alguna vez cómo funciona la fecundación in vitro?
¿Qué opciones tengo si la concepción natural no funciona en mi caso?
¿Qué es la fecundación in vitro?
La fecundación in vitro (FIV) es un sofisticado conjunto de técnicas utilizadas para ayudar a la fertilidad, evitar problemas genéticos y facilitar la concepción de un niño. Un procedimiento «in vitro» significa que se ha realizado o se está realizando en un tubo de ensayo, una placa de cultivo o cualquier otro lugar fuera de un organismo vivo. Significa que la fecundación se realiza fuera del cuerpo de la mujer, en un laboratorio.
La FIV es el tipo de técnica de reproducción asistida que mejor funciona, sin embargo, no es la única. Además de la FIV también tenemos:
- inseminación artificial
- inseminación intrauterina (IIU)
- Transferencia intratubárica de gametos (GIFT)
- Transferencia tubárica en estadio pronuclear (PROST)
- Transferencia tubárica de embriones (TET)
- Transferencia intratubárica de cigotos (ZIFT).
¿Quién es apto para la fecundación in vitro?
La fecundación in vitro (FIV) es un tratamiento para la infertilidad o los problemas genéticos. Por lo general, la FIV no es la primera opción para la mayoría de las parejas que no pueden quedarse embarazadas de forma natural, ya que pueden probar opciones de tratamiento menos invasivas antes de intentar la FIV, como los medicamentos para la fertilidad para aumentar la producción de óvulos o la IIU, en la que los espermatozoides se colocan directamente en el útero cerca del momento de la ovulación.
La FIV se recomienda ocasionalmente como tratamiento de primera línea para la infertilidad en mujeres mayores de 40 años. Si tiene problemas médicos específicos, la FIV puede ser una opción. La FIV, por ejemplo, podría ser una opción si usted o su pareja tienen:
- Daño u obstrucción de las trompas de Falopio. Los daños u obstrucciones en las trompas de Falopio dificultan la fecundación del óvulo o el desplazamiento del embrión hasta el útero.
- Trastornos de la ovulación. Si la ovulación es infrecuente o inexistente, hay menos óvulos disponibles para la fecundación.
- Endometriosis. La endometriosis se produce cuando un tejido similar al revestimiento del útero se implanta y crece fuera del útero, lo que a menudo afecta a la función de los ovarios, el útero y las trompas de Falopio.
- Miomas uterinos. Los miomas son tumores benignos del útero. Son frecuentes en mujeres de entre 30 y 40 años. Los miomas pueden interferir en la implantación del óvulo fecundado.
- Esterilización o extirpación tubárica previa. La ligadura de trompas es un tipo de esterilización en la que se cortan o bloquean las trompas de Falopio para impedir permanentemente el embarazo. Si desea concebir después de una ligadura de trompas, la FIV puede ser una alternativa a la cirugía de reversión de la ligadura de trompas.
- Producción o funcionamiento deficiente de los espermatozoides. Una concentración de espermatozoides inferior a la media, un movimiento débil de los espermatozoides (movilidad deficiente) o anomalías en el tamaño y la forma de los espermatozoides pueden dificultar la fecundación del óvulo. Si se detectan anomalías en el semen, puede ser necesaria una visita a un especialista en infertilidad para ver si existen problemas corregibles o problemas de salud subyacentes.
- Infertilidad inexplicada. Infertilidad inexplicada significa que no se ha encontrado ninguna causa de infertilidad a pesar de la evaluación de las causas comunes.
- Un trastorno genético. Si usted o su pareja corren el riesgo de transmitir un trastorno genético a su hijo, pueden ser candidatos a una prueba genética preimplantacional, un procedimiento que implica la FIV. Una vez recogidos y fecundados los óvulos, se analizan para detectar determinados problemas genéticos, aunque no se pueden detectar todos. Los embriones que no contienen problemas identificados pueden transferirse al útero.
- Preservación de la fertilidad en caso de cáncer u otros problemas de salud. Si está a punto de iniciar un tratamiento contra el cáncer -como radioterapia o quimioterapia- que podría dañar su fertilidad, la FIV para la preservación de la fertilidad puede ser una opción. Se pueden extraer óvulos de los ovarios y congelarlos sin fecundar para su uso posterior. O los óvulos pueden fecundarse y congelarse como embriones para su uso futuro.
- Una pareja de lesbianas que quiere realizar el método ROPA, en el que el óvulo de una de las mujeres se fecunda con el esperma de un donante y se implanta en la otra mujer.
- Aunque su ética es objeto de debate, las mujeres que no tienen un útero funcional o para las que el embarazo supone un grave riesgo para la salud pueden optar por la FIV utilizando a otra persona para gestar el embarazo (portadora gestacional). En este caso, los óvulos de la mujer se fecundan con espermatozoides, pero los embriones resultantes se colocan en el útero de la portadora gestacional.
- Una mujer soltera que quiere quedarse embarazada pero no lo ha conseguido mediante inseminación artificial o, quiere seleccionar el embrión debido a un trastorno genético.
¿Cómo funciona la fecundación in vitro?
Los ciclos de FIV suelen durar de dos a tres semanas y pueden durar más de un ciclo. Cada ciclo consta de varios pasos: estimulación ovárica, extracción de óvulos, extracción de espermatozoides, fecundación y transferencia de embriones.
1. Inducción de la ovulación
En lugar del óvulo solitario que suele desarrollarse cada mes, al principio de un ciclo de FIV se estimulan los ovarios con hormonas sintéticas para que generen numerosos óvulos. Quizá se pregunte por qué, si sólo quiere un bebé, se necesitan tantos óvulos. Pues bien, básicamente porque algunos óvulos no fecundan o no se desarrollan normalmente tras la fecundación y tener más de una opción es mejor, ya que aumenta las probabilidades de éxito.
Para conseguir el número de óvulos deseado, se utilizan diferentes fármacos, entre ellos:
- Medicamentos que estimulan los ovarios. Te pueden administrar un medicamento inyectable que contiene hormona foliculoestimulante (FSH), hormona luteinizante (LH) o una combinación de ambas para activar los ovarios. Estos fármacos favorecen el desarrollo simultáneo de varios óvulos, como se aprendió en el post sobre ovogénesis.
- Medicamentos para la maduración de los ovocitos. Se le recetará gonadotropina coriónica humana (HCG) u otros fármacos para ayudar al desarrollo de los óvulos cuando se preparen los folículos para la extracción de óvulos, que suele producirse al cabo de ocho a 14 días.Ésta es la hormona que se detecta en una prueba de embarazo.
- Medicamentos recetados para detener la ovulación precoz. Estos fármacos impiden que su cuerpo libere prematuramente los óvulos en desarrollo para garantizar que se pierda cualquier óvulo.
- Medicamentos que prepararán tu útero. Su médico puede aconsejarle que empiece a tomar suplementos de progesterona el día de la extracción de óvulos o el día de la transferencia de embriones para ayudar a engrosar el revestimiento del útero.
Antes de preparar sus óvulos para la extracción, normalmente deberá someterse a una estimulación ovárica durante una o dos semanas. Cuando los óvulos estén listos para ser recogidos, es posible que:
- La ecografía vaginal es una prueba de imagen de los ovarios que permite seguir el crecimiento de los folículos, los sacos llenos de líquido de los ovarios donde se desarrollan los óvulos.
- Los análisis de sangre se utilizan para evaluar su respuesta a los fármacos de estimulación ovárica. Normalmente, los niveles de estrógeno aumentan a medida que se forman los folículos y los de progesterona descienden hasta después de la ovulación.
En este punto pueden ocurrir dos cosas. Afortunadamente, todo irá bien y el proceso de FIV continuará según lo previsto. Sin embargo, en ocasiones y por uno de los siguientes motivos, puede ser necesario interrumpir los ciclos de FIV antes de la extracción de óvulos: desarrollo insuficiente de los folículos, ovulación intempestiva, desarrollo de demasiados folículos que aumenta el riesgo de síndrome de hiperestimulación ovárica u otros problemas médicos.
Si es necesario detener el proceso, el médico puede aconsejarte que consigas una donante de óvulos. No obstante, a veces basta con redistribuir los fármacos y las dosis y volver a intentarlo.
2. Recogida de óvulos
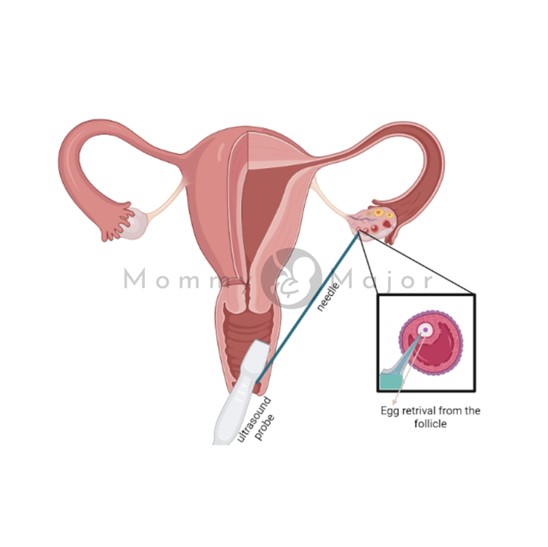
El proceso de extracción de óvulos suele realizarse en una clínica o en la consulta del médico. Este procedimiento se realiza 34 ó 36 horas después de la última inyección y antes de la ovulación. Te sedarán y te darán analgésicos para la extracción de óvulos, ya que se trata de una intervención quirúrgica sencilla.
El tipo de extracción más habitual es la aspiración transvaginal por ecografía. Se sondea la vagina con un aparato de ultrasonidos para encontrar los folículos. Además, se puede utilizar una ecografía abdominal para guiar la aguja si la ecografía transvaginal no llega a los ovarios.
A continuación, los óvulos se extraen pasando una pequeña aguja unida a una herramienta de succión por la vagina hasta llegar a los folículos, guiándose por ecografía. Se pueden extraer muchos óvulos en unos 20 minutos.
Los óvulos maduros se colocan en un líquido nutritivo (medio de cultivo) y se incuban. Los óvulos que parezcan sanos y maduros se mezclarán con esperma para intentar crear embriones.
Tras la extracción de óvulos, puede experimentar calambres y sensación de plenitud o presión.
3. Recogida de esperma
Debe entregarse una muestra de semen en la consulta de su médico o clínica la mañana de la extracción de óvulos, tanto si utiliza el esperma de su pareja como el de un donante. Normalmente, se utiliza la masturbación para obtener la muestra de semen. En ocasiones es necesario utilizar técnicas adicionales, como la aspiración testicular, que consiste en utilizar una aguja o un procedimiento quirúrgico para extraer el esperma directamente del testículo.
En un laboratorio se separan el líquido seminal y los espermatozoides para facilitar posteriormente el proceso de fecundación.
4. Fertilización
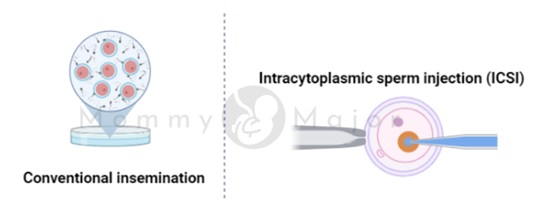
La clínica puede intentar la fecundación mediante dos técnicas populares:
- Inseminación convencional. En la inseminación tradicional se combinan espermatozoides sanos y óvulos maduros, que se incuban durante la noche. Esta técnica se utiliza cuando el motivo por el que se realiza el tratamiento no implica defectos ni en los espermatozoides ni en los óvulos.
- Inyección intracitoplasmática de espermatozoides (ICSI). Durante la ICSI se inyecta directamente un espermatozoide sano en cada óvulo maduro. Cuando la cantidad o la calidad del semen (por ejemplo, los espermatozoides son incapaces de nadar) es un problema, o si los intentos de fecundación durante ciclos previos de FIV no tuvieron éxito, se suele realizar la ICSI.
5. Procedimientos adicionales
Antes de la transferencia de embriones, su médico puede aconsejarle procedimientos adicionales en algunas circunstancias.
- Incubación asistida. Un embrión «eclosiona» de la membrana que lo rodea (zona pelúcida) unos cinco o seis días después de la fecundación, como podemos ver en el post sobre la fecundación. Esto le permite implantarse en el revestimiento del útero. Su médico podría aconsejarle la eclosión asistida, un procedimiento en el que se practica un orificio en la zona pelúcida poco antes de la transferencia para ayudar al embrión a eclosionar e implantarse, si usted es una mujer mayor o si ha tenido numerosos intentos infructuosos de FIV.
El procedimiento de incubación asistida puede endurecer la zona pelúcida, lo que es beneficioso para los óvulos o embriones que han sido congelados previamente.
- Pruebas genéticas antes de la implantación. Se deja que los embriones se desarrollen en la incubadora durante unos cinco o seis días, o hasta que se pueda tomar una pequeña muestra y examinarla para detectar determinados trastornos genéticos o el número correcto de cromosomas. Este procedimiento se aconseja cuando se conoce la causa de un trastorno genético para evitar tener hijos con la enfermedad.
6. Transferencia de embriones
La transferencia de embriones suele tener lugar entre dos y cinco días después de la extracción de óvulos y se realiza en una clínica o en la consulta de su médico. Puede administrarse un sedante moderado, aunque la operación es en su mayor parte indolora, puede sentir algunos calambres.
El profesional médico le colocará un catéter -un tubo largo, fino y flexible- en la vagina, a través del cuello uterino y hasta el útero. La punta del catéter está conectada a una jeringa que contiene uno o varios embriones suspendidos en un pequeño volumen de líquido que permite al médico inyectar el embrión o embriones en tu útero.
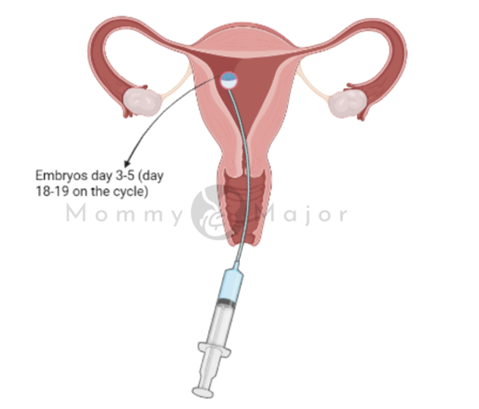
Si tiene éxito, el embrión se implantará en el revestimiento del útero entre seis y diez días después de la extracción de los óvulos.
7. Después del procedimiento
Después de la transferencia de embriones puedes reanudar tus actividades cotidianas. No obstante, tus ovarios podrían seguir hinchados, por lo que debes tener en cuenta evitar actividades extenuantes, que podrían resultarte incómodas.
Efectos secundarios
Después de la intervención pueden aparecer algunos efectos secundarios, es mejor que esté preparado e informado para evitar cicatrices. Los efectos negativos más comunes son:
- Expulsión de una pequeña cantidad de líquido transparente o rojo poco después de la intervención, como resultado del frotado del cuello uterino antes de la transferencia embrionaria.
- Ligera hinchazón
- Ligeros calambres
- Estreñimiento
Tras la transferencia de embriones, si sientes algún dolor de moderado a intenso, llama a tu médico. El profesional médico evaluará el riesgo de problemas como infección, torsión ovárica y síndrome de hiperestimulación ovárica grave. Sin embargo, la mayoría de las veces las mujeres pasan los días posteriores a la intervención sin síntomas ni complicaciones.
Resultados
Tu médico analizará una muestra de sangre para ver si estás embarazada entre 12 y 2 semanas después de la extracción de óvulos. A veces, las mujeres también se hacen una prueba de embarazo antes de acudir al médico, pero no es lo mejor. Como se aprendió en el post sobre la prueba de embarazo, las pruebas de embarazo detectan los niveles de hCG y, como se ha dicho antes, se te administra hCG externa para facilitar la implantación, por lo que los resultados de la prueba de embarazo pueden no ser exactos.
- Si está embarazada, su médico le recomendará que reciba atención prenatal de un obstetra u otro especialista en embarazos.
- Dejarás de tomar progesterona si no estás embarazada y probablemente empezarás a tener la regla en una semana. Además, tu médico podría recomendarte medidas que puedes tomar para aumentar tus probabilidades de quedarte embarazada mediante FIV si estás interesada en intentar otro ciclo de fecundación in vitro (FIV).
¿Cuáles son los cambios para dar a luz a un bebé sano después de la FIV?
La Sociedad de Tecnología Reproductiva (SART) afirma que para las mujeres menores de 35 años, el porcentaje de nacidos vivos mediante FIV es del 55,6%. A partir de los 35 años, y más aún a partir de los 40, como se explica en el post Embarazo a los 40, no solo es más difícil, sino también más arriesgado, por lo que el porcentaje de nacimientos con éxito disminuye.
La probabilidad de tener un bebé sano tras una FIV depende de varios factores, entre ellos:
- La edad de la madre. La probabilidad de quedarse embarazada y dar a luz a un niño sano utilizando óvulos propios mediante FIV aumenta con la edad. A menudo se aconseja a las mujeres mayores de 41 años que piensen en utilizar óvulos de donante durante la FIV para mejorar las tasas de éxito.
- Estado embrionario. En comparación con las transferencias de embriones menos desarrollados, las transferencias de embriones más desarrollados están vinculadas a mayores tasas de embarazo (día dos o tres). Sin embargo, no todos los embriones superan la fase de crecimiento.
- Antecedentes reproductivos. Las mujeres que ya han dado a luz tienen más probabilidades de éxito con la FIV que las mujeres que nunca han dado a luz. Las mujeres que han recurrido a la FIV más de una vez en el pasado pero no consiguieron quedarse embarazadas tienen porcentajes de éxito más bajos.
- Causa de la infertilidad. Las probabilidades de éxito de la FIV aumentan si la producción de óvulos es normal. En comparación con las mujeres con infertilidad inexplicada, las que padecen endometriosis grave tienen menos probabilidades de éxito con la FIV.
- Estilo de vida. A las fumadoras se les suelen extraer menos óvulos durante la FIV y pueden abortar con más frecuencia. Fumar puede reducir la tasa de éxito de una mujer con FIV en un 50%. Las probabilidades de quedarse embarazada y tener un hijo pueden disminuir si se es obesa. Además del consumo de alcohol, las drogas recreativas, el exceso de cafeína y determinados medicamentos también pueden ser perjudiciales.
Riesgos de la FIV
Aunque la FIV es un procedimiento muy seguro, conlleva algunos riesgos.
- Partos múltiples. Si se implanta más de un embrión en el útero mediante FIV, aumenta el riesgo de tener varios hijos. En comparación con los embarazos con un solo feto, los embarazos con fetos múltiples tienen un mayor riesgo de parto prematuro y bajo peso al nacer.Bajo peso al nacer y parto prematuro. Según las investigaciones, existe una mínima posibilidad de que un bebé nacido mediante FIV sea prematuro o tenga bajo peso al nacer.
- Síndrome de hiperestimulación ovárica. Cuando se utilizan para promover la ovulación, los medicamentos inyectables para la fertilidad, como la gonadotropina coriónica humana (HCG), pueden provocar el síndrome de hiperestimulación ovárica, que hace que los ovarios estén incómodos e hinchados. La duración normal de los síntomas, que incluyen dolor de estómago leve, hinchazón, náuseas, vómitos y diarrea, es de una semana. Sin embargo, si te quedas embarazada, los síntomas pueden durar varias semanas. En raras ocasiones, el síndrome de hiperestimulación ovárica puede agravarse, lo que puede provocar un rápido aumento de peso y dificultad para respirar.
- Aborto espontáneo. Cuando se utilizan embriones frescos para la FIV, la tasa de abortos espontáneos es similar a la de las mujeres que conciben de forma natural y oscila entre el 15% y el 25%; sin embargo, la tasa aumenta con la edad materna.
- Problemas con el proceso de extracción de óvulos. La extracción de óvulos con una aguja de aspiración puede provocar hemorragias, infecciones o daños en el intestino, la vejiga o los vasos sanguíneos. La sedación y la anestesia general también entrañan riesgos, si se emplean.
- Embarazo ectópico. Puedes obtener más información en el post sobre el embarazo ectópico.
- Anomalías congénitas. Independientemente de cómo se conciba el niño, la edad de la madre es el principal factor de riesgo para el desarrollo de anomalías congénitas. Algunos estudios sugieren que las anomalías pueden ser más probables en los bebés creados mediante FIV; sin embargo, es necesario realizar más investigaciones.
- Estrés. Financiera, física y emocionalmente agotador. El uso de la FIV puede ser estresante para tu cónyuge y para ti misma. Intenta obtener el apoyo que necesitas para superar los altibajos del tratamiento de la infertilidad de terapeutas, familiares y amigos.
Algunas personas siguen creyendo que uno de los riesgos de la FIV es una mayor probabilidad de desarrollar cáncer. Aunque algunas de las primeras investigaciones sugirieron que podría existir una conexión entre algunos fármacos utilizados para promover la formación de óvulos y el establecimiento de un tipo concreto de tumor ovárico, investigaciones más recientes refutan estas afirmaciones. El riesgo de cáncer de mama, endometrio, cuello uterino u ovario tras la FIV no parece ser considerablemente mayor.
Pasos previos a la FIV
Pasar por un proceso de FIV no es fácil, ni mental ni físicamente para las mujeres. En primer lugar, hay que valorar si no hay otra forma de concebir un bebé sano. Si ésta es la mejor opción, es probable que tanto usted como su pareja necesiten someterse a una serie de pruebas antes de iniciar una FIV, como:
- Pruebas de reserva ovárica. Su médico puede realizarle análisis de sangre para medir los niveles de hormona foliculoestimulante (FSH), estradiol (estrógeno) y hormona antimulleriana durante los primeros días de su ciclo menstrual, con el fin de evaluar el número y la calidad de sus óvulos. Los resultados de las pruebas, que a menudo se combinan con una ecografía de los ovarios, pueden ayudar a predecir cómo reaccionarán los ovarios a los fármacos para la fertilidad.
- Análisis de semen. Su médico realizará un análisis de semen justo antes del inicio de un ciclo de tratamiento de FIV si no se hizo como parte de su primera evaluación de fertilidad. En caso de que recurra a un donante, ya se habrá realizado antes.
- Detección de enfermedades infecciosas. Usted y su pareja se someterán a pruebas de detección del VIH y otras enfermedades infecciosas.
- Simulacro de transferencia de embriones. Para determinar la profundidad de su cavidad uterina y el procedimiento más adecuado para implantar correctamente los embriones en su útero, su médico puede realizar un simulacro de transferencia de embriones.
- Examen del útero. Antes de iniciar la FIV, su médico comprobará el revestimiento interno del útero. Para crear imágenes de su cavidad uterina, puede utilizar una ecografía y una sonohisterografía, en la que se inyecta líquido en el útero a través del cuello uterino. También puede realizarse una histeroscopia, en la que se introduce un telescopio delgado, flexible e iluminado (histeroscopio) en el útero a través de la vagina y el cuello uterino.
¿Qué debo preguntar a mi médico antes de la FIV?
Además de todas las pruebas que hay que realizar para evaluar si eres óptima para un tratamiento de FIV, debes tener en cuenta cuestiones cruciales que debe abordar el médico, como:
- ¿Cuántos embriones se prevé transferir? Normalmente, el número de óvulos recuperados y la edad se utilizan para determinar el número de embriones que se transferirán. Suelen transferirse más embriones porque las mujeres mayores tienen una tasa de implantación reducida, con la excepción de las que utilizan óvulos de donante o embriones que se han sometido a pruebas genéticas. Para evitar embarazos múltiples de mayor orden, como trillizos o más, la mayoría de los médicos se atienen a normas estrictas. El número de embriones transferidos está regulado por ley en varios países. Antes de la operación de transferencia, asegúrese de que usted y su médico han llegado a un acuerdo sobre el número de embriones que se van a trasplantar.
- ¿Qué se hace con los embriones sobrantes? Los embriones sobrantes pueden congelarse y conservarse durante varios años en previsión de su uso. Aunque la mayoría de los embriones lo harán, no todos sobrevivirán al procedimiento de congelación y descongelación. Los embriones congelados pueden reducir el coste y la invasividad de futuros ciclos de FIV. No obstante, puedes ceder los embriones congelados sobrantes a un centro de investigación o a otra pareja. También puedes decidir deshacerte de los embriones sobrantes.
- ¿Cómo gestionaría un embarazo múltiple? Si se implanta más de un embrión en el útero, la FIV puede dar lugar a un embarazo múltiple, con los consiguientes riesgos para la salud de la madre y el feto. En algunas situaciones puede recurrirse a la reducción fetal para ayudar a la madre a tener menos hijos con menos riesgos para la salud. Sin embargo, optar por la reducción fetal es una decisión importante con repercusiones morales, psicológicas y emocionales.
- ¿Has pensado en los posibles inconvenientes de utilizar portadoras gestacionales, óvulos, esperma o embriones donados? Un asesor formado y experto en cuestiones relacionadas con los donantes puede ayudarle a comprender los problemas, como los derechos legales del donante. También es posible que necesite un abogado para presentar los documentos judiciales que le ayuden a convertirse en padres legales de un embrión implantado.
Explora otros temas
Ponte en contacto
¿Tienes alguna pregunta?
Estamos siempre abiertos a responder tus dudas.




