Acné infantil frente a eccema infantil
Los bebés y los recién nacidos son conocidos por tener una piel muy suave, sin embargo, no siempre es así. El acné y el eczema del lactante son dos enfermedades cutáneas frecuentes que afectan a los recién nacidos y que pueden ser difíciles de reconocer.
El acné del bebé aparece en forma de pequeños granos en la cara, mientras que el eczema se distingue por manchas de piel seca y escamosa. A pesar de que el eczema suele estar relacionado con el picor, el acné también puede producir picor. El acné infantil suele afectar a la cara, el cuello, la espalda y el pecho, mientras que el eccema suele afectar a la cara, el cuero cabelludo, las rodillas y los codos.
Comprender las diferencias entre el acné infantil y el eccema te ayudará a determinar la mejor forma de cuidar la piel de tu hijo. Así pues, comparemos el eccema y el acné del recién nacido en cuanto a su aspecto, las partes del cuerpo en las que afectan, cuándo es probable que aparezcan y cómo tratar cada problema cutáneo.
Tabla de Contenidos
Diferencia entre acné infantil y eczema
Debido a su aspecto similar, el acné y el eczema del lactante a veces se confunden. Es más fácil distinguir estos dos trastornos de la piel si se comprenden sus diferencias fundamentales.
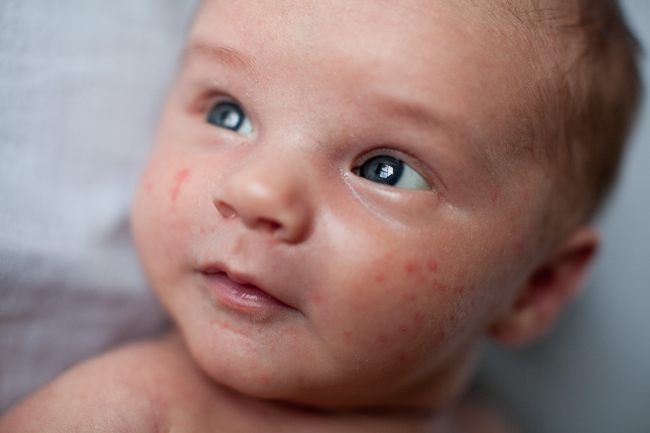
Acné infantil
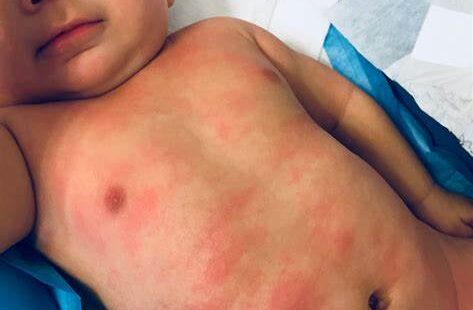
Eccema infantil
Apariencia del acné del bebé frente al eczema
El acné del bebé se manifiesta en forma de pequeños granos en la cara. El eccema también puede ser áspero, pero también notarás zonas de piel seca y escamosa. Examina la piel de tu bebé en busca de picor y rascado: el picor es un indicio común de eczema, pero el acné infantil no pica.
Localización del acné y el eczema del bebé
Tanto el eczema como el acné del bebé suelen aparecer en la frente, la barbilla y el cuero cabelludo. En cambio, el acné infantil suele aparecer en el cuello, la espalda y el pecho. En cambio, el eccema aparece en codos y rodillas.
Edad típica del bebé con Acné frente a Eczema
El acné neonatal suele aparecer antes que el eccema. En las primeras 6 semanas tras el nacimiento, los bebés adquieren acné neonatal. El eczema del bebé suele aparecer entre los 3 y los 6 meses de edad.
Siempre debe consultar al médico de su hijo o a un dermatólogo para obtener un diagnóstico adecuado. Ellos pueden establecer un diagnóstico basado en la piel particular de su hijo para garantizar la mejor terapia posible.
Acné infantil
¿Qué es el acné del lactante?
El acné del bebé, también conocido como acné neonatal, se caracteriza por la aparición de granos en la cara, el cuello, el pecho o la espalda del bebé. Algunos recién nacidos tienen acné desde el nacimiento, aunque este problema cutáneo suele aparecer a las dos semanas de vida.
El acné del bebé suele desaparecer por sí solo en unas semanas o meses, dependiendo de la gravedad. El acné infantil, que aparece después de las 6 semanas de vida, es menos frecuente que el acné neonatal.
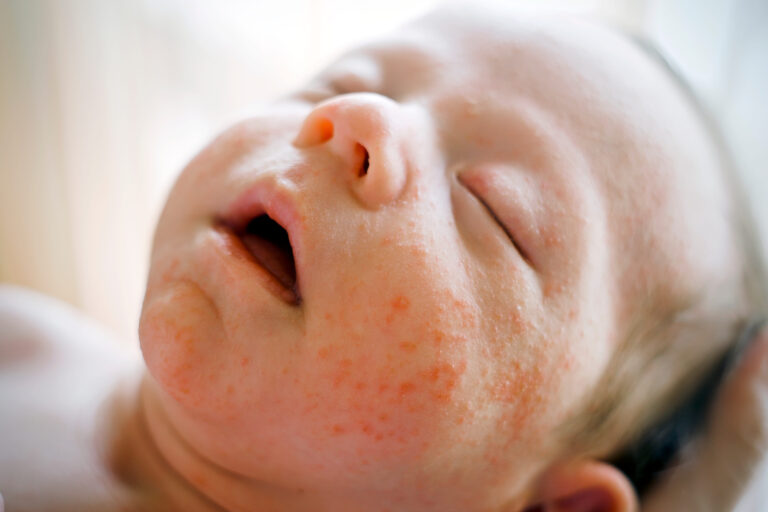
¿Cómo tratar el acné infantil?
La mayoría de las veces, el acné neonatal no requiere tratamiento. Suele desaparecer por sí solo en unas semanas o meses.
La mayoría de los dermatólogos te recomendarán que evites los jabones y productos de limpieza que contengan perfumes y no hayan sido desarrollados para la piel de los recién nacidos, a fin de prevenir el empeoramiento del acné o la irritación. En lugar de tocar la piel de tu bebé, sécala con palmaditas.
Además, se recomiendan algunos consejos para ayudarte a cuidar la piel de tu bebé cuando tiene acné:
- Lava la cara de tu bebé todos los días. Lava regularmente la cara de tu bebé con agua tibia. Utiliza agua corriente un día y agua con un jabón suave e hidratante al día siguiente.
- Sécale la cara con suaves golpecitos. No aprietes ni rasques el acné. Corres el riesgo de causarle más molestias o enfermedades.
- Evita las lociones, pomadas y aceites. Es probable que estos productos agraven el acné infantil.
Si quieres leer más sobre el acné infantil te recomendamos el siguiente artículo Pubmed.
Eccema infantil
¿Qué es el eccema del bebé?
El eccema es un trastorno inflamatorio de la piel que se caracteriza por la aparición de manchas secas que pican y que pueden ser de color rojo u oscuro según el tono de la piel. El eccema también provoca descamación, costras, supuración e hinchazón de la piel.
Este trastorno inflamatorio se manifiesta con mayor frecuencia en recién nacidos de entre 3 y 6 meses. El eccema del bebé suele empezar en la cara y el cuero cabelludo en los primeros 6 meses de vida, y con frecuencia se desarrolla en las rodillas y los codos entre los 6 y los 12 meses.
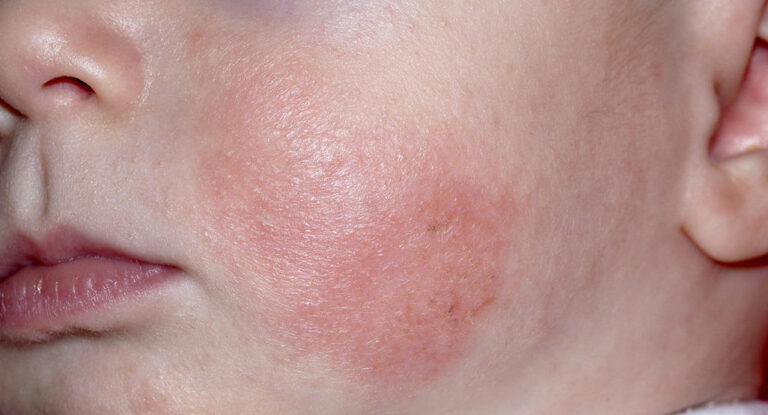
¿Cómo tratar el eccema del bebé?
Muchos bebés superan el eccema. Aunque no existe tratamiento para el eccema, adaptar el estilo de vida y cuidar la salud general de la piel del bebé puede ayudar a mejorar los síntomas y a que el niño se sienta más cómodo.
Para reducir los brotes de eccema y aliviar los dolorosos síntomas
- Evita que se rasque. Rascarse agrava las erupciones. Las uñas afiladas pueden perforar la piel, causando más molestias y aumentando el riesgo de infección. Cuida las uñas de tu bebé recortándolas y limándolas. Haz que tu hijo lleve guantes para proteger su piel al rascarse.
- Mantén a tu hijo fresco. El calor y la transpiración agravan la dermatitis y agravan la irritación. Evite las mantas demasiado largas y vista al bebé con ropa transpirable y de algodón. El baño también debe ser breve, con agua tibia.
- Mantén la microbiota de tu bebé. Los desequilibrios bacterianos de la piel son una de las principales causas de eczema. Escoje una crema para el eccema de bebés y niños que esté diseñada para restablecer con suavidad el equilibrio de la microbiota cutánea del bebé, no contiene esteroides ni otras sustancias agresivas y es adecuada para bebés a partir de 3 meses.
- El baño y la hidratación diarios son esenciales para tratar el eczema infantil (dermatitis atópica). Utiliza un limpiador suave y agua tibia. Tras un baño de 15 minutos, aclárelo bien, séquelo con palmaditas suaves y aplíquele una loción o pomada sin perfume, como vaselina, mientras la piel esté todavía húmeda. Hidrátalo al menos dos veces al día, preferiblemente después de cambiarle el pañal. Cuando pruebes una nueva crema hidratante en una zona muy pequeña de la piel del niño, asegúrate de que la tolera bien.
Los síntomas e indicios del eccema del bebé también pueden aliviarse evitando irritantes como los tejidos irritantes y los detergentes fuertes, así como las temperaturas extremas. Para evitar que el niño se rasque la erupción, mantén cortas las uñas del bebé o utiliza manoplas de algodón cuando duerma.
Si el problema persiste o la erupción se vuelve morada, con costras, supurante o con ampollas, acuda al pediatra.
Dermatitis atópica
¿Qué es la dermatitis atópica?
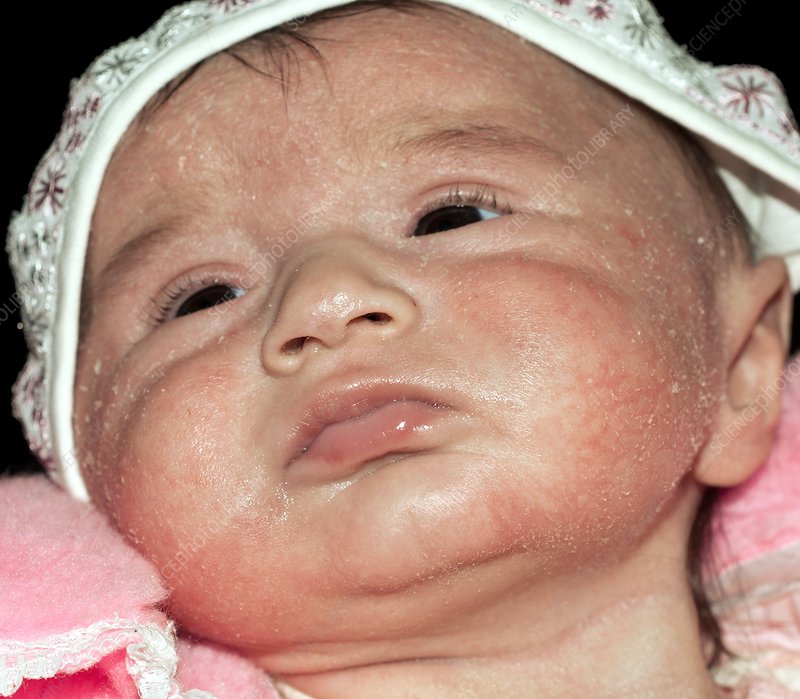
La dermatitis atópica es una enfermedad de la piel que produce sequedad, picor e irritación y se presenta en forma de eccema. Es más frecuente en niños pequeños, pero puede darse a cualquier edad.
La dermatitis atópica es una afección crónica que reaparece de vez en cuando. Puede ser molesta, pero no es contagiosa. Sin embargo, los pacientes con dermatitis atópica corren el riesgo de contraer alergias alimentarias, fiebre del heno y asma.
Síntomas de la dermatitis atópica
Los síntomas de la dermatitis atópica (eczema) pueden aparecer en cualquier parte del cuerpo y varían mucho de una persona a otra. Pueden incluir:
- Piel seca y agrietada
- Prurito (picor)
- Erupción en la piel hinchada que cambia de color según el color de la piel
- Pequeños granos abultados en la piel morena o negra
- Costras y supuración
- Piel engrosada
- Oscurecimiento de la piel alrededor de los ojos
- El rascado provoca piel en carne viva e irritada.
La dermatitis atópica suele aparecer antes de los cinco años y puede durar hasta la adolescencia y la edad adulta. En otras personas, aparece y desaparece durante un tiempo, tal vez años.
Complicaciones de la dermatitis atópica
Las complicaciones de la dermatitis atópica (eczema) pueden ser:
- El asma y la fiebre del heno son dos alergias comunes. El asma y la fiebre del heno son frecuentes en pacientes con dermatitis atópica. Esto puede ocurrir antes o después de la aparición de la dermatitis atópica.
Las alergias alimentarias son frecuentes en las personas con dermatitis atópica. La urticaria es un signo frecuente de esta enfermedad. - Piel escamosa y con picor que persiste. Una erupción cutánea de neurodermatitis (liquen simple crónico) comienza con un parche de piel que pica. Se rasca la región afectada, lo que sólo proporciona un alivio breve. El rascado provoca picor porque activa las fibras nerviosas de la piel.
- Con el tiempo, es posible que se rasque por costumbre. La piel afectada puede volverse descolorida, gruesa y correosa como consecuencia de este trastorno.
- Piel de color más oscuro o más claro que la región circundante. Una vez curada la erupción, esta consecuencia se conoce como hiperpigmentación o hipopigmentación postinflamatoria. Las personas de tez oscura o negra son más propensas a padecerla. La decoloración puede tardar varios meses en disiparse.
- Infecciones de la piel. El rascado que desgarra la piel repetidamente puede dar lugar a llagas y fisuras abiertas. Éstas aumentan la probabilidad de infección bacteriana y vírica. Estas enfermedades de la piel pueden propagarse y llegar a ser mortales.
- Dermatitis irritante en las manos. Esto es especialmente problemático para los trabajadores cuyas manos están frecuentemente húmedas y sometidas a jabones, detergentes y desinfectantes fuertes.
- Dermatitis de contacto causada por alergias. Este trastorno está muy extendido entre las personas que padecen dermatitis atópica. La dermatitis de contacto alérgica es una erupción que produce picor al entrar en contacto con algo a lo que se es alérgico. El color de la erupción puede variar en función del color de su piel.
- Problemas de sueño. El picor causado por la dermatitis atópica puede alterar el sueño.
El picor y los síntomas del eccema tienden a empeorar por la noche. Esto se debe a que el cuerpo se prepara para dormir enfriándose y reduciendo la temperatura central una o dos horas antes de acostarse. El calor se escapa a través de la piel durante este proceso, lo que contribuye a un mayor picor inmediatamente antes de la noche.
Es habitual despertarse de 2 a 6 veces cada noche, aunque no lo recuerde al día siguiente. Este ciclo regular de sueño-vigilia puede inducir irritación en las personas con eczema, lo que lleva al rascado reflejo durante la noche.
- Problemas de salud mental. La depresión y la ansiedad están relacionadas con la dermatitis atópica. Esto podría estar relacionado con el picor persistente y los problemas de sueño que experimentan los pacientes con dermatitis atópica.
Prevención de la dermatitis atópica
Desarrollar una rutina básica de cuidado de la piel puede ayudar a prevenir los brotes de eccema. Las siguientes sugerencias pueden ayudar a reducir los efectos resecantes del baño:
- Hidrata tu piel al menos dos veces al día. Las cremas, pomadas, manteca de karité y lociones ayudan a mantener la hidratación.
- Selecciona un producto o productos que sean eficaces para ti. Lo ideal es que el ideal para ti sea inodoro, seguro y eficaz.
- Utilizar vaselina en la piel de tu bebé puede ayudar a prevenir la dermatitis atópica.
- Báñale o dúchale todos los días. Utiliza agua templada en lugar de caliente y no te duches durante más de 10 minutos.
- Utilice un limpiador sin jabón. Elige un limpiador sin colorantes, alcoholes ni aromas. En el caso de los niños pequeños, normalmente basta con agua tibia para limpiarlos, sin necesidad de jabón ni baño de burbujas. El jabón puede irritar mucho la piel de los niños pequeños.
- Los jabones desodorantes y antibacterianos pueden eliminar demasiada grasa natural de la piel y resecarla en personas de todas las edades. Evita utilizar toallitas o estropajos para frotar la piel.
- Deje que se seque al aire. Después de la ducha, acaricia la piel suavemente con una toalla suave. Mientras la piel esté todavía húmeda (antes de tres minutos), aplíquese crema hidratante.
Las causas de la dermatitis atópica difieren mucho de una persona a otra. Identifique y evite los irritantes que provocan su eczema. En general, evite todo lo que produzca picor, ya que rascarse con frecuencia favorece un brote.
La dermatitis atópica suele desencadenarse por los siguientes factores:
- Tejido de lana de textura rugosa
- Deshidratación de la piel
- Infección de la piel
- Productos de limpieza para el calor y el sudor
- Caspa de animales domésticos y ácaros del polvo
- Polen del moho Humo del tabaco
- Fragancias
- Otras sustancias químicas irritantes
Algunos alimentos, como los huevos y la leche de vaca, pueden provocar brotes en bebés y niños. Comente las posibles alergias alimentarias con el pediatra de su hijo.
Una vez que haya determinado la causa de su eczema, consulte a su médico sobre cómo controlar los síntomas y evitar los brotes.
Diagnóstico de la dermatitis atópica
Para diagnosticar la dermatitis atópica, lo más probable es que su médico le pregunte por sus síntomas, inspeccione su piel y repase su historial médico. Puede requerir pruebas para descartar otros problemas cutáneos y descubrir sensibilizaciones.
Si sospechas que una alergia alimentaria es la culpable de la erupción de tu hijo, consulta con su médico.
Evaluación de parches
Su médico puede aconsejarle que se someta a una prueba de parche en la piel. En esta prueba se colocan sobre la piel pequeñas cantidades de diversas sustancias químicas que luego se cubren. En citas posteriores, el médico le examinará la piel en busca de indicios de reacción. La prueba del parche puede ayudar en el diagnóstico de ciertos tipos de alérgenos que están causando su dermatitis.
Tratamiento de la dermatitis atópica
El tratamiento de la dermatitis atópica puede comenzar con la hidratación diaria y otras conductas de autocuidado. Si no funcionan, el médico puede recomendar lociones medicinales para aliviar el picor y restaurar la piel. En ocasiones se utilizan junto con otras terapias.
La dermatitis atópica puede ser crónica. Para controlarla, es posible que tenga que probar varias terapias durante meses o años. Aunque la terapia sea eficaz, los síntomas pueden reaparecer (brote).
Medicamentos
- Productos médicos que se aplican sobre la piel. Hay varios métodos disponibles para ayudar a disminuir el picor y restaurar la piel. Los productos tienen distintas concentraciones y se presentan en forma de cremas, geles y pomadas.
Comente sus alternativas y preferencias con su médico. Aplíquelo según lo prescrito (normalmente dos veces al día) antes de aplicar la crema hidratante. El uso excesivo de un producto corticosteroide aplicado sobre la piel puede provocar efectos adversos como el adelgazamiento de la piel.
Para las personas mayores de 2 años, las cremas o pomadas inhibidoras de la calcineurina pueden ser una opción. El tacrolimus (Protopic) y el pimecrolimus (Elidel) son dos ejemplos. Aplícalo antes de la hidratación, como se aconseja. Cuando utilice estos productos, manténgalos alejados de la luz solar directa.
La Administración de Alimentos y Medicamentos (FDA) exige una advertencia de recuadro negro en relación con el riesgo de linfoma para estos productos. Esta advertencia se basa en un pequeño número de incidencias de linfoma en pacientes que utilizaron inhibidores tópicos de la calcineurina. Tras diez años de investigación, no se ha descubierto ninguna asociación causal entre estos productos y el linfoma o el aumento del riesgo de cáncer.
2. Medicamentos contra las infecciones. Para curar una infección, el médico puede recetar medicamentos antibióticos.
3. Píldoras antiinflamatorias. Su médico puede recetarle medicamentos que le ayuden a reducir los síntomas si padece un eccema grave. La ciclosporina, el metotrexato, la prednisona, el micofenolato y la azatioprina son posibles tratamientos. Estos comprimidos son eficaces, pero no deben utilizarse a largo plazo debido a la posibilidad de efectos adversos importantes.
4. Otras opciones de tratamiento para el eccema grave. El dupilumab (Dupixent) y el tralokinumab (Adbry), biológicos inyectables (anticuerpos monoclonales), pueden ser opciones para personas con enfermedad moderada a grave que no han respondido bien a los tratamientos convencionales. Según las investigaciones, es seguro y eficaz para aliviar los síntomas de la dermatitis atópica. El dupilumab es sólo para mayores de seis años. Tralokinumab sólo se receta a adultos.
Terapias
- Apósitos húmedos. Aplicar una pomada de corticosteroides y sellarla con una envoltura de gasa húmeda cubierta con una capa de gasa seca es una terapia eficaz e intensiva para el eccema grave. Dado que requiere mucho trabajo y conocimientos de enfermería, a veces se realiza en un hospital para personas con lesiones extensas. Como alternativa, hable con su médico para que le enseñe a aplicar este método en casa de forma segura.
- Fototerapia. Esta terapia es útil para quienes no mejoran con terapias tópicas o recaen rápidamente después del tratamiento. El método más básico de tratamiento con luz (fototerapia) consiste en exponer la región afectada a niveles regulados de luz solar natural. Otros tipos emplean rayos artificiales ultravioleta A (UVA) y ultravioleta B de banda estrecha (UVB) solos o en combinación con medicamentos.
- Asesoramiento. Si se siente avergonzado o molesto por su problema cutáneo, hablar con un terapeuta u otro consejero puede ayudarle. La relajación, la modificación del comportamiento y la biorretroalimentación son opciones. Estos métodos pueden ser útiles para las personas que se rascan por costumbre.
Tratamiento específico de la dermatitis atópica
La piel de los bebés es mucho más sensible que la de los adultos, por eso hay algunos tratamientos que no se pueden utilizar en ellos. El tratamiento del eczema infantil consta de los siguientes pasos:
- Reconocer y evitar los irritantes de la piel
- Evitar las altas temperaturas
- Dar al bebé un baño rápido con agua tibia y aplicar una loción o pomada sobre la piel húmeda
Si estos procedimientos no alivian la erupción o parece infectada, consulta al pediatra. Para controlar la erupción o curar una infección, es posible que tu hijo necesite una loción recetada.
El médico también puede recetar un antihistamínico para ayudar a aliviar el picor y promover la somnolencia, lo que puede ser beneficioso para la irritación y el dolor durante la noche. El rendimiento escolar de algunos niños puede verse afectado por el tipo de antihistamínico que induce somnolencia.
Estilo de vida contra la dermatitis atópica
El primer paso para tratar la dermatitis atópica y evitar los brotes es cuidar la piel sensible. Prueba los siguientes pasos de autocuidado para aliviar el picor y calmar la piel irritada:
- Hidrata tu piel al menos dos veces al día. Encuentra un producto o una combinación de productos que te vaya bien. Aceites de baño, cremas, lociones, manteca de karité, pomadas y sprays son todas opciones. El régimen de dos veces al día de un niño puede consistir en una pomada antes de acostarse y una loción antes de ir al colegio. Cuando se aplican, las pomadas son más grasas y pueden doler menos. Elige productos sin colorantes, alcoholes, perfumes ni otras sustancias potencialmente irritantes. Deja que la crema hidratante penetre en tu piel antes de vestirte.
- Aplica una loción antiprurito en la zona afectada. Una loción de venta sin receta que contenga al menos un 1% de hidrocortisona puede proporcionar un alivio temporal. Aplíquela en la zona afectada no más de dos veces al día antes de hidratarla. Una vez que haya mejorado la sensibilidad, puede utilizar esta crema con menos frecuencia para evitar los brotes.
- Toma un medicamento antialérgico o antiprurito por vía oral. Los medicamentos sin receta para la alergia (antihistamínicos) como la cetirizina (Zyrtec Allergy) o la fexofenadina (Allegra Allergy) son opciones. Si el picor es intenso, la difenhidramina (Benadryl, entre otros) puede ser beneficiosa. Sin embargo, induce somnolencia, por lo que es preferible para la noche. El rendimiento escolar de algunos niños puede verse afectado por el tipo de antihistamínico que induce somnolencia.
- No te rasques. En lugar de rascarte, intenta presionar o dar palmaditas en la piel cuando te pique. Si no puede dejar de rascarse, cúbrase la región irritada. Mantenga un cuidado adecuado de las uñas. Cortar las uñas a los niños y exigirles que lleven calcetines o guantes por la noche puede ser beneficioso.
- Báñate o dúchate todos los días. Utiliza agua templada en lugar de caliente. Si te das un baño, añade avena coloidal, que es avena finamente molida diseñada para el baño (Aveeno, entre otros). No dejes la piel en remojo más de 10 minutos antes de secarla. Mientras la piel esté todavía húmeda (antes de tres minutos), aplícate crema hidratante.
- Utiliza un humidificador. El aire interior caliente y seco puede irritar la piel sensible y agravar los picores y la descamación. Un humidificador, portátil o conectado a la caldera, añade humedad al aire de la casa.
- Utilice prendas de tacto fresco y sedoso. Evite la ropa áspera, ajustada o que pique. Además, cuando haga calor o haga ejercicio, lleve ropa ligera que permita que su piel respire. Evite los detergentes fuertes y los suavizantes utilizados durante el ciclo de secado al lavar la ropa.
- El estrés y la ansiedad deben tratarse. La dermatitis atópica puede verse exacerbada por el estrés y otros problemas mentales. Reconocer el estrés y la ansiedad y tomar medidas para mejorar tu salud mental puede beneficiar también a tu piel.

Conclusión de Acné en bebés vs eczema
El acné en la cara, el cuello, el pecho o la espalda de un bebé se conoce como acné del bebé o acné neonatal. Normalmente desaparece por sí solo en unas semanas o meses, después de aparecer por primera vez alrededor de las dos semanas de edad.
- La mayoría de las veces no es necesario ningún tratamiento, pero se aconseja evitar los limpiadores y jabones con fragancias y secar suavemente la piel del bebé.
- Evita apretar o rascar el acné, y mantente alejado de aceites, lociones y otros tratamientos tópicos porque podrían empeorar el problema.
eczema infantil.
El eccema en los bebés es una afección inflamatoria de la piel caracterizada por parches secos y con picor que pueden ser de color rojo o negro.
En los primeros seis meses de vida, el eccema del bebé suele empezar en la cara y el cuero cabelludo, y más tarde puede manifestarse en rodillas y codos.
- A medida que el bebé crece, suele mejorar, pero para tratar los síntomas se requieren cambios en el estilo de vida y un cuidado adecuado de la piel.
- Evitar que el bebé se rasque, mantenerlo fresco, preservar la microbiota de la piel, bañarlo habitualmente con productos de limpieza suaves e hidratarlo a diario con lociones o pomadas sin perfume son métodos para tratar el eccema del bebé.
Diferencias entre acné y eczema en bebés
El acné infantil aparece en forma de pequeños granos en la cara, mientras que el eccema se distingue por manchas de piel seca y escamosa. A pesar de que el eccema suele estar relacionado con el picor, el acné también puede producir picor.
El acné infantil suele afectar a la cara, el cuello, la espalda y el pecho, mientras que el eccema suele afectar a la cara, el cuero cabelludo, las rodillas y los codos.
Edad de aparición: el eccema infantil suele aparecer entre los 3 y los 6 meses de edad, mientras que el acné infantil suele aparecer en las primeras 6 semanas de vida.
- Tratamiento: El eccema infantil requiere un tratamiento continuado mediante cambios en el estilo de vida y un cuidado adecuado de la piel, incluidas rutinas de lavado e hidratación. El acné infantil suele desaparecer por sí solo sin necesidad de tratamiento.





